L'impact de l'éducation nutritionnelle parallèlement au traitement de la malnutrition aiguë modérée à Madagascar.
Par Paul Sanyas, Brigitte Audras, Margot Magnin et Voahangy Rajaobelina
Paul Sanyas est un pédiatre qui a été responsable du département de néonatologie de l'hôpital de La Rochelle, en France, jusqu'en 2014 (maintenant retraité). Il a travaillé pendant quatre ans avec Miray, une organisation non gouvernementale (ONG) à Madagascar. Il est membre du conseil d'administration de l'APPEL, une ONG internationale.
Brigitte Audras est une pédiatre qui a travaillé pour la Protection Maternelle et Infantile (PMI), un organisme public français. Elle est responsable du développement de la méthode des Nutricartes® et elle est l'ancienne présidente de l'APPEL.
Margot Magnin est une diététicienne titulaire d'une maîtrise en santé publique de l'Université de Genève.
Voahangy Rajaobelina est un médecin responsable des Centres de réhabilitation nutritionnelle ambulatoire de la malnutrition aiguë modérée (CRENAM) pour Miray à Antananarivo, Madagascar.
Cet article comprend les résultats d'une étude publiée du programme entre 2010 et 20131.
Lieu : Madagascar
Ce que nous savons : Les avantages d'inclure l'éducation nutritionnelle dans les programmes de traitement contre la malnutrition aiguë modérée (MAM) et les résultats à long terme pour les bénéficiaires du programme sont mal documentés.
Ce que cet article ajoute : En 2006, l'ONG française APPEL a mis en place un programme à Antananarivo, à Madagascar, pour traiter les enfants de moins de cinq ans souffrant de MAM. Ce programme comprend le traitement (des aliments fortifiés produits localement) et l'éducation nutritionnelle maternelle (en utilisant une méthode participative basée sur le jeu appelée Nutricartes®), en plus d'un séjour minimum (35 jours à partir de 2010-2013, 42 jours à partir de 2014) selon le protocole du ministère de la Santé. Une étude longitudinale rétrospective publiée a évalué les résultats de 573 enfants âgés de 6 à 59 mois inscrits au programme de traitement contre la MAM entre 2010 et 2013. Au cours de cette période, une supplémentation de 720 kcal/j a été fournie avec une éducation nutritionnelle. Les enfants ont participé au programme durant 38 jours en moyenne. Au moment de leur sortie, 82,2 % étaient rétablis (rapport poids/taille (WHZ)> -2) et 16,2 % souffraient légèrement de maltrution (WHZ <-1 et ≥-2). Un an après leur sortie, 79,1 % sont restés en bonne santé et 15 % souffraient d'une légère malnutrition. Les enfants des foyers qui ont chloré leur eau ont été 1,8 fois plus susceptibles d'avoir maintenu leur rétablissement à un an, par rapport aux ménages ayant des eaux non traitées. En 2015 et 2016, la supplémentation alimentaire a été réduite davantage tout en maintenant une éducation nutritionnelle active ; les taux de rétablissement sont demeurés élevés. Les résultats suggèrent qu'un programme complet contre la MAM qui comprend l'éducation nutritionnelle peut atteindre des taux élevés de rétablissement à court et à long terme.
 La malnutrition aiguë touche 52 millions d'enfants de moins de cinq ans dans le monde (UNICEF, 2012) et représente environ 12 % des décès dans ce groupe d'âge (Black et al, 2013). La prévalence de la malnutrition aiguë chez les enfants de moins de cinq ans à Madagascar est de 13 % (ONN, 2010). À Madagascar et ailleurs, la malnutrition est souvent traitée par des programmes qui reposent principalement sur des suppléments diététiques. Bien que la nécessité d'inclure des conseils éducatifs et nutritionnels dans les protocoles de gestion de la malnutrition soit souvent soulignée, il y a moins de preuves de l'impact de ces types d'interventions. En outre, comme le véritable défi d'un programme de traitement de la malnutrition est de maintenir des taux de rétablissement acceptables à long terme, il existe un manque d'informations sur les résultats à long terme pour les bénéficiaires post-programme.
La malnutrition aiguë touche 52 millions d'enfants de moins de cinq ans dans le monde (UNICEF, 2012) et représente environ 12 % des décès dans ce groupe d'âge (Black et al, 2013). La prévalence de la malnutrition aiguë chez les enfants de moins de cinq ans à Madagascar est de 13 % (ONN, 2010). À Madagascar et ailleurs, la malnutrition est souvent traitée par des programmes qui reposent principalement sur des suppléments diététiques. Bien que la nécessité d'inclure des conseils éducatifs et nutritionnels dans les protocoles de gestion de la malnutrition soit souvent soulignée, il y a moins de preuves de l'impact de ces types d'interventions. En outre, comme le véritable défi d'un programme de traitement de la malnutrition est de maintenir des taux de rétablissement acceptables à long terme, il existe un manque d'informations sur les résultats à long terme pour les bénéficiaires post-programme.
Le programme de traitement de la malnutrition aiguë modérée (MAM)
En 2006, APPEL (www.lappel.org), une organisation internationale non gouvernementale (ONG) française, a mis en place un programme à la demande de l'Union européenne (UE) et de la branche médicale de l'église protestante à la périphérie d'Antananarivo pour traiter la malnutrition aiguë modérée (MAM) chez les enfants de moins de cinq ans. Miray, une ONG malgache, administre 15 centres de consultation externe pour la réadaptation nutritionnelle dans la cadre du traitement contre la MAM (CRENAM) à partir de la clinique. Le personnel de quatre sages-femmes et quatre assistants nutritionnels se relaient par équipe de deux au CRENAM une fois par semaine. Chaque année le programme ambulatoire admet environ 2 400 enfants sous-alimentés âgés de 6 à 59 mois dans les bas quartiers d’Antananarivo.
Le protocole pour le traitement de la MAM a évolué au cours des dix dernières années, mais a toujours comporté deux aspects :
- Une composante de traitement, avec un complément alimentaire sous forme de Koba Aina (une farine enrichie à haute valeur nutritive, composée à 99 % d’ingrédients locaux), fabriquée à Madagascar2.
- Une composante éducative pour éviter la rechute, impliquant l’information, l’éducation et les consultations (IEC), destinée principalement aux mères. Cette éducation nutritionnelle repose sur une méthode pédagogique participative développée par Nutricartes® (voir l'encadré 1).
Les critères d’évaluation de la malnutrition aiguë sont basés sur le rapport poids/taille 2006 de l'OMS, en accord avec le ministère malgache de la santé publique (MSP). L'état nutritionnel est évalué en tant que rétablissement (indice poids/taille ≥ -1), malnutrition aiguë bénigne (indice < -1 et ≥-2), malnutrition aiguë modérée (MAM) (indice < -2 et ≥-3) et malnutrition aiguë sévère (MAS) (indice < -3). Un dépistage hebdomadaire est assuré par les agents communautaires à l’aide de la circonférence du bras (CB) ; une CB < 115 mm indique une MAS, une CB ≥ 115 mm < 125 mm indique une MAM. Une évaluation des enfants dépistés est ensuite effectuée par des assistants de nutrition qui calculent l'indice poids/taille. Les enfants dont la CB est < 125 mm, mais qui ne correspondent pas aux critères d'admissibilité de l'indice poids/taille, sont réexaminés après un mois (il n’y a aucun critère de CB pour l'admissibilité fixé par le MSP). Les enfants présentant une MAS compliquée (avec œdème et manque d’appétit) sont envoyés à l’hôpital pour un traitement en milieu hospitalier.
Les enfants souffrant de MAM et une personne accompagnatrice, généralement la mère, sont inscrits dans un groupe d’environ 10 à 12 enfants3 pendant une durée définie de traitement, tel que requis par le protocole du MSP (35 jours en 2010-13 ; 42 jours en 2014-2017). Les enfants et les adultes qui les accompagnent assistent à des séances hebdomadaires qui durent environ deux heures et comprennent : une évaluation anthropométrique ; un CEI pour la personne accompagnatrice ; une démonstration culinaire ; la consommation sur place d’une portion de Koba Aina cuit ; et la distribution de Koba Aina pour la semaine à venir. La mère est le plus souvent présente lors des sessions, mais parfois le père vient seul ou accompagne sa femme. Parfois, seule la grand-mère participe avec l’enfant. La taille est mesurée au début et à la fin du programme de traitement.
Encadré 1 : l'outil d'apprentissage Nutricartes®
L’outil d'apprentissage Nutricartes® comporte 2 jeux :
1. Un jeu reposant sur les aliments et composé de 150 cartes avec la photo des aliments trouvés dans les marchés locaux et un plateau de jeu de 4 couleurs : rouge (construction), jaune (énergie), vert (protection et micronutriments) et bleu (boisson).
2. Un jeu sur la santé et l'hygiène : 24 cartes de problèmes (par exemple, l’eau sale et les problèmes d’hygiène de base) et 24 cartes de solutions (par exemple de l’eau propre, un moustiquaire) sous forme de pictogrammes.
Pendant 6 semaines, un groupe de 10 à 12 mères, avec leur enfant pris en charge, participent activement, une demi-journée par semaine, à la séance d’éducation nutritionnelle et hygiénique, reposant sur cette pédagogie interactive, ludique et inclusive. Les séances sont dirigées par l'infirmière-sage-femme et l'assistant en nutrition, selon les principes des « Groupes de soins ». Cela permet aux participants de dévoiler leurs habitudes tout en jouant aux cartes, d'échanger des informations et de partager leurs pratiques, et enfin d'être encouragés à développer de nouvelles habitudes. Une démonstration culinaire avec dégustation clôt la séance. Ce programme d’éducation est complété par des conseils sur la planification familiale, un soutien parental et une mise à jour des vaccinations des enfants.
Pour plus d’informations, visitez le site : www.nutricartes.org
L'expérience et la suite du programme
Entre 2010 et 2013, la ration supplémentaire fournissait 720 kcal par jour, à comparer aux 1 000-1 500 kcal par jour recommandés par le ministère malgache ; une autorisation officielle d’abaisser la dose quotidienne de la supplémentation a été accordée pour recentrer les efforts sur l'éducation générale et nutritionnelle. Le volet éducatif du programme reposait sur les Nutricartes® (voir l'encadré 1). Les enfants avaient terminé le programme lorsqu’ils avaient atteint le seuil de rétablissement fixé par un indice poids/taille > -1 et avaient suivi un minimum de quatre semaines de formation. L'encadré 2 résume les résultats publiés d’un examen du programme pour la période 2010-2013.
Encadré 2 : Publication d’un examen du programme de nutrition à Madagascar (2010-2013)
Une étude rétrospective longitudinale a été entreprise en 2013 afin d’évaluer les changements dans l’état nutritionnel des enfants souffrant de malnutrition modérée qui avaient participé au programme d'éducation nutritionnel et de supplémentation entre 2010 et 2013 (voir le texte principal pour plus de détails). L’étude a examiné l’état nutritionnel (rapport poids/taille) au moment de la sortie et un an plus tard, ainsi que le changement de l'état nutritionnel au cours de cette période.
La méthode d'étude
L’étude a utilisé les données recueillies systématiquement au moment de l’achèvement du programme et un an plus tard. Dans le cadre du programme, des enfants choisis au hasard ont été visités chez eux un an après leur sortie pour une évaluation anthropométrique et pour remplir un questionnaire sur des questions personnelles, socio-économiques, cliniques, alimentaires et générales. L'ensemble des 622 questionnaires remplis entre 2010 et 2013 ont été évalués dans le cadre de cette étude ; 573 ont été inclus dans l’analyse finale (49 ont été exclus en raison d’erreurs, de données manquantes ou d'un indice poids-taille à l'admission > -2). Les enfants souffrant de MAS sans complication qui étaient inscrits dans le programme ont également été inclus. Les enfants n'étant pas restés un minimum de quatre semaines ont été exclus.
Il n'a pas été possible de localiser tous les enfants précédemment sélectionnés lors du suivi ; c’est pourquoi ils ont été remplacés par d’autres enfants du voisinage le plus proche qui avait été précédemment inscrits dans le programme. L'ampleur de cette substitution n'a pas été documentée. Les données sur la morbidité n’étaient pas suffisamment fiables pour être incluses dans l’analyse.
Les résultats
Les participants à l’étude étaient âgés de six mois à cinq ans à l’admission, à l’exception d’un enfant de cinq mois (0,02 %). La durée moyenne du séjour était de 38 jours (l'objectif du programme était de 35 jours). La plupart des enfants (94,4 %) ont été admis avec une MAM ; 5,6 % présentait une MAS. À la fin du programme, 82,2 % des enfants répondaient aux critères de rétablissement (indice poids/taille ≥ -1) et 16,2 % s'étaient améliorés vers une malnutrition aigüe bénigne (indice poids/taille < -1 et ≥-2). Le taux de rétablissement a été plus élevé chez les enfants admis avec une MAM (83,9 %) que chez ceux admis avec une MAS (53,2 %) (p = 0,0001). Ceux présentant une MAM ont été quatre fois plus susceptibles d'atteindre le seuil de rétablissement que ceux atteints de MAS, avec un rapport de cotes (RC) de 4,0 et 95 % d'intervalle de confiance (IC à 95 %) de 1,89 à 8,81.
Lors du suivi réalisé un an plus tard, le taux de rétablissement global était de 79,1 % ; 14,8 % souffraient de malnutrition bénigne, 3,5 % souffraient de malnutrition modérée et 1,6 % souffraient de malnutrition sévère (voir le tableau 1). Les enfants admis avec une MAM étaient plus susceptibles d’être rétablis un an après leur sortie que ceux admis avec une MAS (RC de 2,6 (95 % IC 1,25 – 5,74), analyse univariée). Les enfants rétablis au moment de leur sortie étaient deux fois plus susceptibles de maintenir leur rétablissement après un an (RC 2,1, IC 95 % 1,32 – 3,54). Le taux de rétablissement était statistiquement plus élevé pour les enfants de moins de 24 mois que pour ceux de plus de 24 mois à la fin du programme (RC 1,7, 95 % IC 1,11 – 2,75) et un an après le programme (RC 2,9, IC à 95 % 1,93 – 4,59). Les enfants des familles utilisant la chloration pour traiter l’eau étaient 1,8 fois plus susceptibles de maintenir leur rétablissement après un an que dans les ménages ne traitant pas leur eau (RC 1,8, 95 % IC 1,12 – 2,95).
L’analyse multivariée a con?rmé l’effet significatif de l’âge (RC 2,0, 95 % IC 1,23-3.13, p = 0,004), de l'indice poids/taille à l'admission (RC 4,6, 95 % IC 2.08-10.09, p<0,001) et du sexe (RC 2,0, 95 % IC 1,29-3,17, p = 0,002) sur le taux de rétablissement au moment de la sortie du programme. L'analyse multivariée a également démontré que l'âge (RC 3,2, 95 % IC 2,07-5,04, p <0.001), l'indice poids/taille à l'admission (RC 2,6, 95 % IC 1,13-5,96, P = 0.024) et le traitement de l'eau (RC 1,2, IC 95 % 1,01-1,42, p = 0,031), influençaient considérablement l'état nutritionnel un an après le programme, alors que le sexe (RC 1,2, IC 95 % 0,76-1,86, p = 0,422) n'avait plus de rôle significatif. Contrairement au résultat de l’analyse univariée, dans la régression multivariée l’effet de l'indice poids/taille de sortie (RC 1,7, IC 95 % 0,99-2,85) n’était plus important, avec une valeur p de 0,052.
L’étude de 2010-2013 a démontré que ce programme de traitement ambulatoire complet de la MAM, qui met fortement l’accent sur l’éducation nutritionnelle, a permis un bon taux de rétablissement (82,2 %) qui dépasse les normes sphère (75 %) et a été reconduit un an après le traitement (79,1 %). Ces résultats ont été possibles, malgré une quantité de blé distribuée inférieure de 30 à 50 % aux recommandations nationales.
Source : M Magnin, Stoll B, Voahang R et Jeanno E. (2017). La plupart des enfants qui ont participé à un programme complet de malnutrition à Madagascar ont atteint et maintenu le seuil de rétablissement. Acta Paediatr, 2017. Juin ; 106 (6) ; 960-966.
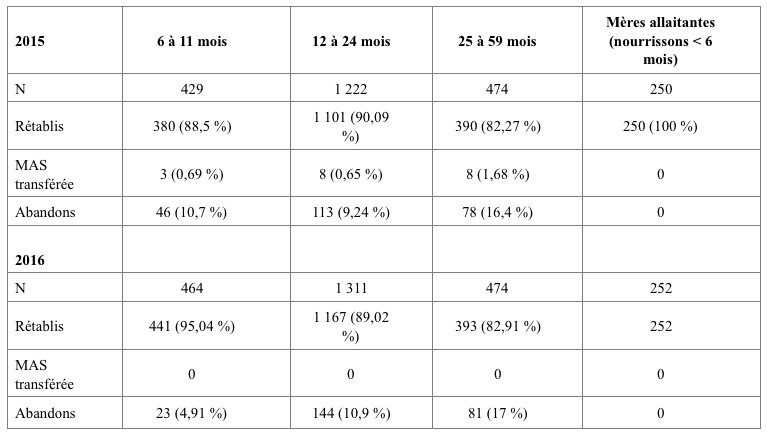
Après 2013, le programme s’est poursuivi avec quelques modifications, basées sur les résultats de l’étude publiée. Principalement, le supplément alimentaire a été réduit à 308 kcal/jour pour les nourrissons âgés de six à 12 mois et à 428 kcal/jour pour les enfants âgés de 12 à 59 mois. Ce supplément a été fourni pendant 42 jours conformément aux directives du MSP sur le séjour minimum. Sur ce niveau réduit de supplémentation, combiné avec le même niveau d'éducation nutritionnelle à l'aide de Nutricartes®, les résultats obtenus depuis 2014 sont comparables à ceux enregistrés précédemment. L'analyse des données de 2016 révèle que 95,04 % des enfants de moins de 12 mois, 89,02 % des enfants âgés de 12 à 24 mois et 82,91 % des enfants de plus de 24 mois se rétablissent après 42 jours de traitement (voir le tableau 2, données de 2015 également indiquées). Les données de suivi après un an sont recueillies par le programme, mais elles ne sont pas formellement analysées en raison des ressources limitées. L'examen interne de 50 à 80 dossiers par année suggère que le rétablissement est maintenu, bien que cela ne soit pas scientifiquement prouvé.
Depuis 2015, le programme a également traité annuellement 250 mères allaitantes sous-alimentées (CB < 210 mm) avec un nourrisson de moins de six mois. Certains de ces nourrissons étaient probablement de faible poids à la naissance, bien que le poids à la naissance ne soit généralement pas disponible pour confirmer cela ; aucun ne souffrait de malnutrition aiguë. Ces mères ont reçu cinq semaines d’éducation nutritionnelle thérapeutique et cinq semaines de farine enrichie (360 kcal/jour). Tous les nourrissons ont été exclusivement nourris au sein et n'ont reçu aucun supplément alimentaire. Toutes les mères ont atteint une CB > 210 mm à la fin du programme ; 96,7 % des nourrissons avaient amélioré leur état nutritionnel. Un an après la sortie, la plupart des nourrissons sont restés sur leur courbe de croissance normale ou aux alentours d'un indice poids/taille de -1 ; une faible proportion (3,3 %) avait un indice poids/taille entre -1,5 et -2.
Tableau 2 : résultats à la fin du programme (42 jours) parmi les enfants souffrant de MAM et les mères traitées en 2015 et 2016.
Discussion
Les résultats de l'étude de 2013 et l'expérience des programmes qui ont suivi confirment qu'un rétablissement soutenu est possible en utilisant l'approche décrite pour le traitement de la MAM. Cette approche comprend une approche IEC de la nutrition pour les mères en petits groupes à l'aide de Nutricartes® et des conseils sur la préparation de repas équilibrés.
Un facteur important dans la réalisation et le maintien du rétablissement nutritionnel est l'exposition aux maladies infectieuses et leur gestion. Bien que la bonne nutrition des enfants ne supprime pas les maladies infectieuses, un enfant nourri aura une plus grande résistance à l'infection et sera mieux capable d'y faire face. Un axe supplémentaire à prendre en petits groupes est donc constitué des pratiques de base en santé et hygiène. Le jeu des Nutricartes® comprend 24 cartes « Hygiène » qui enseignent aux familles comment prévenir la diarrhée en buvant de l'eau propre (avec des conseils sur la chloration de l'eau) et comment réduire le risque de paludisme grâce à l'utilisation de moustiquaires. L'un des critères d'évaluation qualitative de ce programme, six mois ou un an après la sortie du patient, est le nombre d'épisodes diarrhéiques au cours du mois précédant l'enquête et le nombre de consultations médicales pour des infections dans les deux à trois mois précédant l'enquête. Le manque de fiabilité de ces données a limité l'analyse des résultats de morbidité.
Les petits groupes offrent également l'occasion d'aborder d'autres contraintes familiales. Nutricartes® comprend des images telles que l'alcool, les jeux, les téléphones et les cartes à jouer, ce qui peut aider à déterminer les contraintes financières que connaît la famille et peut aider à faciliter la discussion sur les défis associés et les idées où des économies peuvent être réalisées. Le rôle des pères est également important. L'expérience du programme montre que les pères ont souvent une influence favorable et positive dans la famille, car ils voient leur enfant se remettre rapidement de la dénutrition et des maladies associées.
Le MSP a été étroitement impliqué et consulté pendant toute l'évolution de ce programme. Le programme vise actuellement à diminuer de manière constante la quantité de farine enrichie donnée par jour et le nombre de jours qu'elle est administrée. Idéalement, les enfants seraient renvoyés à la maison dès qu'ils atteindraient la cible de poids pour la taille, plutôt que de rester pour un séjour minimum de quatre semaines. Cependant, la directive du MoPH doit être respectée pour l'instant.
Tout en poursuivant le programme de MAM, la prochaine action proposée est une approche supplémentaire pour fournir une éducation nutritionnelle ciblée, en groupes de 10 à 12 personnes, aux mères d'enfants de moins de deux ans qui fréquentent un centre de santé. Cette intervention sera fournie sur une période de cinq semaines, quel que soit l'état nutritionnel. Aucune supplémentation alimentaire ne sera fournie. Les enfants seront évalués lors de leur admission, lors de leur congé, puis au moment du suivi au bout d'une année. Nous comparerons la prévalence de la malnutrition aiguë de ces enfants à ceux qui fréquentent un autre centre de santé où il n'y a aucune composante éducative. L'hypothèse est que la malnutrition peut être réduite par l'éducation nutritionnelle seule. Cette recherche débutera en 2018, en attente de financement. Si ce projet réussi, l'objectif est d'introduire cette méthode d'éducation nutritionnelle, basée sur l'outil Nutricartes® , dans tous les centres de santé APPEL, afin de prévenir la dénutrition chez les enfants. Des traitements pour remédier à la dénutrition avec cette méthode ont aussi été développés par l’association APPEL au Tchad et au Burkina Faso.
En conclusion
Le contexte est complexe et la malnutrition à Madagascar est multifactorielle, causée par la pauvreté, les pratiques nutritionnelles mal adaptées et le manque d'accès à l'eau potable. Cependant, les résultats de l'étude de 2013 montrent qu'après un programme de quatre semaines de nutrition et des séances éducatives générales fondées sur la méthodologie Nutricartes® , la supplémentation alimentaire, l'accès à l'eau potable, l'amélioration de la couverture de vaccination et le soutien parental, près de 8 enfants sur 10 se sont rétablis d'une MAM à la fin du programme et ont maintenu ce rétablissement un an plus tard.
Le traitement de routine de la MAM à Madagascar est fondé sur le soutien nutritionnel quotidien fourni par une supplémentation alimentaire avec des aliments enrichis. Cependant, les résultats de cette étude montrent que cette approche doit également s'accompagner d'une éducation nutritionnelle pour les familles, afin de réduire le temps de récupération et éviter les rechutes, tout en tenant compte des contraintes budgétaires familiales. Pour y parvenir, une approche ludique a permis une participation active des mères qui ont assisté aux séances.
Les résultats de l'étude de 2013 montrent que des niveaux élevés de récupération durable sont possibles grâce à l'éducation nutritionnelle, même si la quantité de farine enrichie distribuée était de 30 à 50 % inférieure aux recommandations nationales (1 000 à 1 500 kcal / jour). Des taux de récupération élevés ont été maintenus lors d'une réduction supplémentaire de 20 à 30 % de supplément aux nourrissons âgés entre 6 et 12 mois et de 29 à 43 % de supplément pour les enfants âgés entre 12 et 59 mois. Mais d'autres analyses plus poussées sont nécessaires pour confirmer son effet l'année suivante. Des projets pilotes ultérieurs testeront l'efficacité d'une intervention fondée uniquement sur l'éducation nutritionnelle pour traiter et prévenir la MAM. Les résultats actuels et à venir peuvent avoir d'importantes répercussions sur les coûts et les avantages, étant donné que les compléments alimentaires sont généralement l'élément le plus cher des programmes de MAM.
Pour plus d'informations, contactez : Paul Sanyas, paul.sanyas@wanadoo.fr
Notes de bas de page
1Magnin M, Stoll B, Voahangy R et Jeannot E. (2017). La plupart des enfants qui ont participé à un programme complet de malnutrition à Madagascar ont atteint et maintenu le seuil de rétablissement. Acta Paediatr, 2017. Juin; 106 (6); 960-966.
2Le Koba Aina est fabriqué à Madagascar par Nutri'zaza, une entreprise locale. Le produit a été créé par GRET, une société française. Il se vend en sacs de 20 à 30 kg et le personnel distribue la dose hebdomadaire en petits sachets aux familles. Il est fait de farine de maïs, de farine de riz rouge malgache, de farine de soja, d'arachides, de sucre, de sel iodé, de sels minéraux et de vitamines. 100 g de farine contient 360 kcal, 10,9 g de protéines, 8.4 g de lipides, 23,3 mg de fer et 219 mg de calcium, avec du zinc et de la vitamine A.
3Il y avait 20 enfants par groupe pendant les deux premiers mois de l'étude ; ce nombre a été réduit par la suite.
Références
Black R, Victora CG, Walker SP, Bhutta ZA, Christian P, de Onis M et al. La dénutrition maternelle et infantile et le surpoids dans les pays à revenu faible et moyen. Lancet 2013; 382: 427-51
Bureau National de Nutrition (ONN) (Bureau National de Nutrition). Évaluation du plan national d'actions pour la nutrition (PNAN 2005-2009) (Evaluation of the National Nutrition Action Plan 2005-2009). Antananarivo : ONN, 2010.
Fonds international d'urgence des Nations Unies pour l'enfance (UNICEF), Organisation mondiale de la santé (OMS) et Banque mondiale. Estimations conjointes de la malnutrition infantile UNICEF-OMS-Banque mondiale. Niveaux et tendances de la malnutrition infantile. New York, NY: UNICEF; Genève: OMS; Washington, DC: la Banque mondiale, 2012.


