Améliorer la nutrition maternelle en Asie du Sud : répercussions sur la prévention de l’émaciation
Par Zivai Murira et Harriet Torlesse
Zivai Murira est spécialiste en nutrition pour le bureau régional pour l’Asie du Sud de l’UNICEF à Katmandou, au Népal.
Harriet Torlesse est conseillère régionale en nutrition pour le bureau régional pour l’Asie du Sud de l’UNICEF à Katmandou, au Népal.
Introduction
L’Asie du Sud a fait d’immenses progrès en ce qui concerne la survie des enfants depuis 20 ans. La mortalité infantile survient désormais essentiellement durant la période néonatale, du fait des avancées enregistrées dans la prévention et le traitement des maladies infantiles (Groupe interorganisations pour l’estimation de la mortalité juvénile, 2019 ; Hug et al., 2019). En comparaison, la malnutrition infantile recule plus lentement. La prévalence et le nombre de cas restent en effet élevés dans cette région qui abrite encore plus de la moitié des enfants émaciés dans le monde (25,1 millions) et concentre près de 40 % des enfants atteints de retard de croissance (56,1 millions) (UNICEF, Organisation mondiale de la Santé (OMS) et Banque mondiale, 2020).
La prévalence de l’émaciation des enfants dans la région (14,8 %) n’est que très légèrement inférieure au seuil de 15 % de l’OMS correspondant à une prévalence très élevée. L’émaciation accroît la vulnérabilité des enfants aux maladies infectieuses et leurs risques de mortalité. Elle augmente en outre le risque d’accuser un retard de croissance et d’en subir les effets à long terme sur le développement. Ces risques dépendent de la fréquence, de la durée et de la gravité des périodes d’émaciation (Richard et al., 2014 ; Schoenbuchner et al., 2019). Ces risques sont également accrus pour les enfants émaciés à la naissance ou durant la petite enfance (Mwangome et al., 2019), car cette période de la vie fait l’objet d’une attention et d’efforts moindres en matière de prévention et de traitement de l’émaciation.
La région de l’Asie du Sud affiche en outre la plus forte prévalence de l’insuffisance pondérale à la naissance au monde. Plus d’un enfant sur quatre (27 %) pèse moins de 2,5 kg à la naissance et commence sa vie en étant petit et vulnérable (UNICEF et OMS, 2019). Cette prévalence inacceptable de l’insuffisance pondérale à la naissance pourrait expliquer pourquoi l’émaciation infantile est si répandue en Asie du Sud. La prévalence de l’insuffisance pondérale à la naissance est deux fois plus élevée en Asie du Sud qu’en Afrique subsaharienne (deuxième région enregistrant la plus forte prévalence de l’insuffisance pondérale à la naissance et de l’émaciation), puisqu’elle s’élève respectivement à 27 % et 14 %. La prévalence de l’émaciation infantile y est également deux fois plus importante (14,8 % contre 6,9 %). Si ce type de comparaisons peut sembler simpliste, il n’en reste pas moins utile pour comprendre l’épidémiologie de l’émaciation des enfants en Asie du Sud et remédier à ce problème.
Il est possible d’établir un lien entre l’insuffisance pondérale à la naissance des nourrissons et la mauvaise alimentation des mères ainsi que leur mauvais état de santé avant et pendant la grossesse. Dans cet article d’opinion, nous commencerons par partager des données probantes sur le rôle majeur que joue la nutrition maternelle sur les efforts de prévention de l’émaciation déployés en Asie du Sud. Nous examinerons ensuite les interventions de nutrition maternelle menées dans la région et chercherons à détecter les lacunes et les difficultés actuelles. Enfin, nous évoquerons les implications de nos découvertes en ce qui concerne les activités de prévention de l’émaciation infantile menées en Asie du Sud.
Quel rôle la nutrition maternelle joue-t-elle dans la prévention de l’émaciation infantile en Asie du Sud ?
Les enfants peuvent être petits à la naissance en raison d’un faible poids pour leur âge gestationnel ou parce qu’ils sont prématurés. En Asie du Sud, la proportion de nourrissons petits pour leur âge gestationnel est environ trois fois supérieure à celle des nourrissons prématurés (Lee et al., 2013). Le petit poids pour l’âge gestationnel résulte souvent d’un retard de croissance intra-utérin et ces nouveau-nés sont particulièrement exposés aux infections, à une croissance perturbée ainsi qu’à un retard de développement neurologique (Lee et al., 2017). Le retard de croissance précoce prédispose en outre les nourrissons à un retard de croissance chronique ainsi qu’à des risques de mortalité accrus durant la petite enfance (Mertens et al., 2020). Les accouchements prématurés peuvent être provoqués par une mauvaise alimentation maternelle, y compris des carences en calcium, des carences en fer et de l’anémie (Kumar et Kaur, 2017 ; Rahman et al., 2016).
L’état nutritionnel des femmes avant et pendant la grossesse a des conséquences profondes sur leur santé et leur bien-être, ainsi que sur la croissance et le développement du fœtus. Depuis 20 ans, la proportion de femmes maigres (indice de masse corporelle < 18,5 kg/m2) et de petite taille (taille < 145 cm) a baissé en Asie du Sud. Cela étant dit, la maigreur touche encore une femme sur cinq dans la région, le Bangladesh et l’Inde étant les deux pays les plus affectés. Par ailleurs, une femme sur dix vivant dans la région est de petite taille (figure 1) (Goudet et al., 2018). Par ailleurs, le surpoids et l’obésité gagnent rapidement du terrain dans tous les pays de la région. L’anémie est considérée comme un problème modéré ou grave de santé publique dans sept des huit pays de la région et les femmes continuent de souffrir de carences en micronutriments, notamment de carences en fer, en zinc, en iode et en vitamine A (Goudet et al., 2018 ; Harding et al., 2018a).
De nombreuses données relient systématiquement la mauvaise alimentation maternelle et l’insuffisance pondérale à la naissance à l’émaciation infantile dans les pays d’Asie du Sud. La maigreur des mères est un indicateur de l’émaciation des enfants en Afghanistan, au Bangladesh, en Inde, au Népal, aux Maldives et dans les zones rurales du Pakistan. Les enfants nés de femmes mesurant moins de 1,45 m sont également plus susceptibles de souffrir d’émaciation en Inde et dans les zones rurales du Bangladesh (Harding et al., 2018b). L’analyse d’un ensemble de données provenant de six pays d’Asie du Sud a révélé que les enfants ayant une insuffisance pondérale à la naissance présentaient plus de risques d’être atteints d’émaciation, d’émaciation sévère et d’émaciation associée à un retard de croissance (Harding et al., 2018c). La maigreur et la petite taille des mères constituent également des indicateurs du retard de croissance dans les pays d’Asie du Sud (Kim et al., 2017).
D’autres caractéristiques de l’état de santé et de la vie des femmes peuvent également avoir des effets négatifs sur le poids de naissance et l’état nutritionnel de leurs enfants. C’est notamment le cas des maladies contractées par les mères (par exemple, paludisme, rubéole ou syphilis), du faible niveau d’éducation des mères, des grossesses précoces, ou encore des grossesses rapprochées (Kozuki et al., 2013a ; Kozuki et al., 2013b ; Robinson et al., 2000). Kassandra L Harding et son équipe (2018b) ont découvert que les enfants dont la mère est illettrée ont plus de risques de souffrir d’émaciation en Inde et au Népal, mais ils ne se sont pas penchés sur les autres facteurs relatifs aux mères. Plusieurs de ces autres facteurs découlent du statut des femmes et de leur incapacité à influer sur les décisions concernant leur bien-être et leur santé, et ceux de leurs enfants. Ces facteurs incluent, par exemple, l’âge auquel les femmes se marient et ont leur premier enfant, leur capacité à accéder aux soins de santé, leur pouvoir de décision en ce qui concerne la contraception et les aliments qu’elles peuvent acheter et consommer.
En Asie du Sud, le statut des femmes (autrement dit, leur pouvoir par rapport aux hommes) est particulièrement précaire, en raison de valeurs patriarcales profondément ancrées et de normes sociales qui favorisent les pratiques discriminatoires. Le piètre statut des femmes serait même la clé de l’« énigme sud-asiatique », car il expliquerait pourquoi les pays de la région affichent une prévalence élevée de la sous-nutrition infantile par rapport à ceux d’Afrique subsaharienne malgré une croissance de l’économie et du revenu par habitant plus rapide. Des chercheurs de l’Institut international de recherche sur les politiques alimentaires (IFPRI) qui ont examiné cette hypothèse ont découvert que la position des femmes au sein de la famille, inférieure à celle des hommes, était l’un des facteurs les plus déterminants de l’écart entre l’état nutritionnel des enfants d’Asie du Sud et ceux d’Afrique subsaharienne (Smith et al., 2003). Non seulement les femmes ont nettement moins de pouvoir par rapport aux hommes en Asie du Sud qu’en Afrique subsaharienne, mais ces inégalités y ont également des conséquences nettement plus importantes sur la malnutrition des enfants qu’en Afrique subsaharienne. En d’autres termes, l’amélioration du statut des femmes aurait des répercussions plus importantes sur la nutrition infantile en Asie du Sud qu’en Afrique subsaharienne.
En dépit des investissements réalisés pour améliorer le statut des femmes et leur influence sur la prise de décisions, on observe encore de grandes disparités entre les différents pays de la région (figure 2). En outre, les grossesses précoces – qui sont étroitement liées au mariage des enfants – restent très répandues en Asie du Sud (Loaiza et Liang, 2013 ; Bajracharya, 2019), notamment en Afghanistan (20 %) et au Bangladesh (24 %)1. Toutefois, à l’échelle de la région, la prévalence des grossesses précoces est moins forte en Asie du Sud (11 %) qu’en Afrique subsaharienne (26 %).
Interventions de nutrition maternelle en Asie du Sud
Les gouvernements nationaux d’Asie du Sud prennent progressivement conscience des effets d’une mauvaise alimentation durant les 1000 premiers jours sur le développement de leurs pays, mais aussi du coût de l’inaction (Aguayo et Menon, 2016). Des stratégies et des plans intersectoriels ont donc été développés et mis en œuvre pour déployer les interventions nutritionnelles à plus grande échelle. Toutefois, il est crucial de porter une attention accrue à la nutrition durant les 500 jours qui séparent la conception des six mois de l’enfant, période pendant laquelle il dépend exclusivement de l’alimentation de sa mère (Mason et al., 2014).
Une étude menée récemment se penche sur la place qu’occupent les politiques et les programmes en lien avec les interventions de nutrition maternelle au sein du système de santé de l’Asie du Sud (UNICEF, 2019) au regard des Recommandations de l’OMS concernant les soins prénatals pour que la grossesse soit une expérience positive (OMS, 2016). Ces dernières comprennent une série de huit recommandations sur l’amélioration de la nutrition maternelle, dont deux applicables dans tout type de contexte (tableau 1). L’étude a révélé que les politiques nationales et les directives relatives aux programmes de chaque pays d’Asie du Sud intégraient entre une et six de ces recommandations et que seule la supplémentation quotidienne en fer et en acide folique était commune à l’ensemble des pays. Tous les pays, à l’exception des Maldives et du Pakistan, ont mis en place des politiques et des directives programmatiques pour les deux interventions axées sur les personnes souffrant de sous-nutrition (activités de sensibilisation à la nutrition portant sur l’augmentation de l’apport énergétique et protéique et supplémentation énergétique et protéique équilibrée).
En 2020, l’OMS a publié de nouvelles recommandations sur la supplémentation en micronutriments multiples pendant la grossesse « dans le contexte d’une recherche menée avec rigueur » (OMS, 2020). La supplémentation en micronutriments multiples est déjà recommandée aux femmes enceintes et allaitantes pour prévenir et pallier les carences en micronutriments chez les femmes touchées par une situation d’urgence (OMS, 2007). L’article de l’équipe de recherche dirigée par Kristen M. Hurley paru dans ce numéro de Field Exchange2 porte sur la manière dont la supplémentation en micronutriments multiples pourrait contribuer aux efforts nationaux déployés pour réduire la prévalence de l’insuffisance pondérale à la naissance et de l’émaciation à la naissance.
Les éléments qui favorisent ou, au contraire, qui entravent l’accès et le recours aux interventions de nutrition maternelle varient en fonction des interventions et des pays et peuvent concerner les femmes, leur ménage, ou le système de santé dans son ensemble (Goudet et al., 2018). Parmi les facteurs déterminants au niveau individuel, on retrouve le niveau d’éducation et de connaissance des femmes, leur capacité à prendre des décisions en vue d’accéder à des soins de santé, leur autonomie quant au respect des pratiques recommandées, leur tolérance aux effets secondaires des suppléments de micronutriments, mais aussi les croyances culturelles. Les facteurs liés aux ménages comprennent le soutien que les femmes reçoivent de la part des autres membres de leur famille et le fait qu’ils les encouragent ou non à accéder aux soins de santé prénatals et à respecter les pratiques recommandées. Le niveau d’éducation du conjoint et la richesse du ménage jouent également un rôle.
La mise en place des interventions axées sur les mères se heurte à des goulots d’étranglement et à des obstacles dans toutes les composantes du système de santé et à tous les niveaux, aussi bien national que communautaire. Cela étant, il semble que ces difficultés soient principalement concentrées en aval et se rapportent surtout à la demande, à l’offre et à la qualité des interventions de nutrition maternelle. Elles regroupent les contraintes liées au personnel de santé (gestion, formation, supervision, motivation et répartition/densité), les ruptures d’approvisionnement (en particulier pour les suppléments de fer et d’acide folique, ainsi que de calcium), les questions liées à la prestation et à l’utilisation des services (disponibilité des services communautaires, qualité des conseils, date de la première consultation prénatale et nombre de consultations prénatales) et la gestion de l’information (disponibilité des données de routine sur la couverture) (Goudet et al., 2018 ; UNICEF, 2019).
Du fait de ces obstacles, la couverture des interventions de nutrition maternelle dans la région reste inférieure à celle des services de soins prénatals, comme l’illustre parfaitement le cas de la supplémentation en fer et en acide folique pendant la grossesse. La supplémentation en fer et en acide folique fait partie de la politique de santé publique depuis plusieurs dizaines d’années déjà. Pourtant, moins de 70 % des femmes ont reçu des suppléments de fer pendant au moins 90 jours lors de leur dernière grossesse en Afghanistan, en Inde, aux Maldives et au Pakistan. On ne dispose d’aucune donnée pour le Bangladesh et le Bhoutan (figure 3). La part des femmes qui prennent des suppléments de fer et d’acide folique pendant 90 jours est étroitement liée, quoique souvent inférieure, à la proportion de femmes qui se rendent à au moins quatre consultations prénatales. Ce constat montre que l’accès et le recours aux soins prénatals sont certes importants, mais qu’ils restent insuffisants pour garantir une couverture efficace de la supplémentation en fer et en acide folique.
Un examen systématique conduit récemment s’est intéressé aux mesures visant à améliorer la couverture des interventions de nutrition maternelle efficaces dans la région (Goudet et al., 2018). Cette étude concerne uniquement les suppléments de micronutriments, en raison du manque de données disponibles sur les autres types d’interventions. Elle révèle que les mesures de supplémentation en fer et en acide folique ainsi qu’en calcium visant à toucher les femmes enceintes chez elles et au sein de leur communauté, associées à des informations et à des conseils, peuvent permettre d’améliorer l’accès et le recours aux suppléments. Pour optimiser l’efficacité de ces interventions, il convient de fonder les programmes et les approches sur des évaluations formatives ; d’impliquer des membres de la famille influents ; de renforcer les capacités, la supervision et la motivation des agents de première ligne ; de fournir les services et les suppléments gratuitement ; et de garantir la continuité de l’approvisionnement en suppléments (encadré 1).
En dépit du manque de directives normatives mondiales sur la supplémentation énergétique et protéique équilibrée dans le cadre des soins prénatals, plusieurs pays ont mis au point des programmes de supplémentation alimentaire qui ciblent les femmes enceintes et allaitantes à travers des programmes de santé ou de sécurité sociale. En Inde et au Sri Lanka, les femmes enceintes et allaitantes reçoivent chaque mois une ration d’aliments supplémentaires enrichis à emporter, en complément des services de santé. Au Bangladesh, le panier alimentaire des programmes de protection sociale destiné aux femmes enceintes et allaitantes comprend des aliments enrichis. En Afghanistan et au Népal, les lignes directrices nationales sur la prise en charge intégrée de la malnutrition aiguë (PCMA) comportent des dispositions liées à la supplémentation alimentaire des femmes enceintes et allaitantes. Néanmoins, il n’existe aucune donnée sur la couverture de ces programmes ni sur leur efficacité quant à l’amélioration de la nutrition maternelle et du poids des nourrissons à la naissance. Cela constitue une lacune majeure dans cette région où les prévalences de la maigreur maternelle et de l’insuffisance pondérale à la naissance sont les plus fortes au monde.
Toutes ces analyses ont été effectuées avant la pandémie de COVID-19. Dans tous les pays de la région, les mesures de confinement et de santé publique adoptées pour freiner la propagation du virus ont lourdement affecté la disponibilité des services de soins prénatals et de nutrition maternelle et en ont nettement réduit l’accès et l’utilisation. Toutefois, en mai/juin 2020, la plupart des pays ont redonné la priorité à ces services et les ont rétablis moyennant un certain nombre d’adaptations visant à garantir la continuité de ces services et à réduire les risques au maximum pour les prestataires de soins de santé et leurs bénéficiaires. Au Sri Lanka, les proches des femmes enceintes ont par exemple été autorisés à venir chercher les suppléments à leur place au plus fort de la pandémie. En Afghanistan, des conseillers en nutrition ont rejoint les équipes de santé mobiles pour que les zones reculées et difficiles d’accès puissent bénéficier de conseils en nutrition. Enfin, en Inde, des conseils en matière de régime alimentaire durant la grossesse sont prodigués à distance via les réseaux sociaux et des plateformes de VOIP (Voice Over Internet Protocol). Ces exemples démontrent la résilience du système de soins de santé primaires en Asie du Sud et certaines des adaptations qui y ont été apportées, comme les services de conseil à distance, pourraient être conservées à long terme en vue d’améliorer l’accès aux services. Toutefois, l’avenir reste très incertain, car de nouveaux confinements pourraient être imposés à l’échelle locale ou nationale et le ralentissement économique se répercute déjà sur les budgets des gouvernements. La protection des services de nutrition maternelle essentiels face à ces risques constitue donc une priorité.
Répercussions sur la prévention de l’émaciation
Les efforts déployés dans la région en matière de prise en charge de l’émaciation des enfants durant les 1000 jours qui séparent leur conception de leur deuxième anniversaire ciblent essentiellement l’amélioration de l’accès aux soins thérapeutiques des enfants atteints d’émaciation sévère. Les programmes n’accordent pas suffisamment d’importance aux facteurs prénatals qui contribuent au grand nombre de cas de nourrissons petits pour leur âge gestationnel, de naissances prématurées et d’insuffisance pondérale à la naissance. Or, ces éléments constituent des facteurs de risque importants contribuant à la forte prévalence et au nombre élevé d’enfants émaciés dans la région.
Afin d’améliorer l’état nutritionnel des femmes au moment de la conception du nourrisson, il est essentiel de prêter une plus grande attention à leurs besoins nutritionnels avant la grossesse. Il a été démontré qu’un régime alimentaire adapté durant la période de préconception permettait d’améliorer la croissance du fœtus et de réduire les déficits anthropométriques dans la petite enfance en Asie du Sud (Dhaded et al., 2020). Pourtant, ce domaine d’intervention reste négligé par les programmes. Les investissements réalisés devraient s’appuyer sur les initiatives visant à améliorer la nutrition des adolescentes, à prévenir les grossesses précoces et à lutter contre les inégalités de genre et les autres déterminants sociaux et sanitaires de l’insuffisance pondérale à la naissance.
Le secteur de la santé ne peut pas éliminer toutes les causes de la malnutrition maternelle à lui seul, mais il doit veiller à ce que les femmes aient, au minimum, accès à des interventions nutritionnelles et sanitaires de qualité dans le cadre des soins prénatals. Il est indispensable d’adopter et de mettre en œuvre les recommandations nutritionnelles de l’OMS pertinentes pour garantir que les services de soins prénatals répondent aux besoins nutritionnels des femmes enceintes. Il est également important de favoriser les contacts entre les agents de santé et les femmes enceintes pour garantir que les femmes bénéficient du système complet d’évaluations nutritionnelles, de conseils nutritionnels, de supplémentation en micronutriments et de supplémentation alimentaire destinés aux groupes de population souffrant d’insécurité alimentaire. Le programme « Mathrupoorna » portant sur tous les aspects de la maternité et mis en place dans l’État du Karnataka en Inde illustre parfaitement les efforts déployés pour intégrer un ensemble de services de nutrition maternelle (y compris la supplémentation alimentaire) aux systèmes existants de prestation de services. Cette approche a pour but de réduire la sous-nutrition chez les femmes et d’augmenter le poids de naissance des nouveau-nés (Mahadevan et al., 2019). L’OMS recommande désormais au moins huit contacts de soins prénatals en vue de diminuer la mortalité périnatale et d’améliorer l’expérience des femmes en matière de soins de santé et de nutrition durant leur grossesse. Les infrastructures communautaires peuvent se révéler utiles pour favoriser l’accès aux soins prénatals en cas de grossesse précoce, accroître le nombre de consultations prénatales, et améliorer la couverture des interventions de nutrition maternelle.
Les femmes et les adolescentes qui attendent leur premier enfant ou les femmes qui présentent un risque nutritionnel doivent faire l’objet d’une attention spéciale de la part des prestataires de soins prénatals. La détection précoce (grâce au dépistage et aux évaluations nutritionnelles), le référencement et la prise en charge des adolescentes et des femmes présentant un risque nutritionnel (petite taille, maigreur ou anémie) doivent être intégrés aux soins nutritionnels courants pendant la grossesse. Cette approche favoriserait en effet une croissance fœtale optimale et permettrait de prévenir les issues défavorables de la grossesse qui prédisposeraient les nourrissons à des risques élevés de sous-nutrition infantile. Les critères associés au risque de malnutrition chez les femmes doivent être inclus dans les définitions des grossesses à haut risque dans les lignes directrices relatives à la santé et à la nutrition des mères. Les femmes enceintes souffrant de sous-nutrition recevront des suppléments énergétiques et protéiques équilibrés afin de réduire le risque de faible poids pour l’âge gestationnel des nouveau-nés. L’absence de directives internationales à ce sujet continue d’entraver l’adoption de politiques et de programmes en la matière.
Qui plus est, il est nécessaire de remédier aux lacunes concernant les soins prodigués aux enfants nés trop petits durant la petite enfance. Comme le souligne le rapport de l’UNICEF et de l’OMS sur les estimations relatives à l’insuffisance pondérale à la naissance (UNICEF et OMS, 2019), il est nécessaire de collecter des données de meilleure qualité sur cette problématique pour assurer le suivi des progrès accomplis et repérer les nourrissons exposés à un risque élevé. Cela permettra en effet d’apporter des soins et un soutien en temps opportun au niveau des établissements et des communautés. Dans certains pays tels que le Bangladesh, qui est durement touché par l’insuffisance pondérale à la naissance (28 %) et où plus de la moitié des accouchements ont lieu à domicile, il est indispensable de trouver des solutions innovantes en vue de s’assurer que tous les nouveau-nés sont bien pesés à la naissance. Il est en outre crucial de fournir les soins essentiels aux nouveau-nés ainsi qu’un soutien nutritionnel aux nourrissons ayant une insuffisance pondérale à la naissance ou exposés à la malnutrition au début de leur vie, ainsi qu’à leur mère, pour accroître la survie des nouveau-nés et des nourrissons et renforcer la prévention de l’émaciation en Asie du Sud.
L’adoption d’autres mesures dépassant le cadre du système de santé est également nécessaire, notamment en vue d’améliorer l’alimentation des femmes. Les systèmes alimentaires, de santé et de protection sociale doivent être combinés afin d’accroître la disponibilité, le caractère abordable et l’acceptabilité des aliments nutritifs (Torlesse et Aguayo, 2019). Le système éducatif a lui aussi un rôle important à jouer pour améliorer l’accès des filles à l’enseignement primaire et secondaire. Il est en outre fondamental de continuer à plaider en faveur de l’adoption de politiques et d’initiatives sociétales visant à retarder l’âge du mariage et de la première grossesse.
Conclusion
En Asie du Sud, le mauvais état nutritionnel des femmes explique la forte prévalence de l’insuffisance pondérale à la naissance, ainsi que de l’émaciation et du retard de croissance chez les enfants. En dépit des progrès réalisés – que la pandémie de COVID-19 menace de réduire à néant – la sous-nutrition maternelle reste très problématique dans la région, avec des femmes enceintes ou allaitantes qui sont encore souvent jeunes, petites, maigres et anémiques. La couverture des interventions de nutrition maternelle reste inférieure au niveau requis pour transformer en profondeur les soins nutritionnels délivrés aux femmes avant et pendant la grossesse. De plus, les normes sociales et de genre limitent encore l’accès des femmes et des filles aux ressources ainsi que le contrôle qu’elles exercent dessus.
Pour que les efforts fournis en vue de réduire la prévalence et le nombre de cas beaucoup trop élevés de l’émaciation et du retard de croissance en Asie du Sud ne restent pas vains, il est indispensable d’accorder plus d’importance : 1) aux soins nutritionnels apportés aux adolescentes et aux femmes avant et pendant la grossesse ; 2) au dépistage des nourrissons nés trop petits ; et 3) à la prestation de soins nutritionnels aux nourrissons nés trop petits ou exposés à la malnutrition au début de leur vie, ainsi qu’à leurs mères. Cela nécessite d’assurer un continuum de soins de la période précédant la conception/grossesse à la période postnatale en passant par la grossesse, dans le but de corriger les inégalités sociales, économiques et de genre sous-jacentes liées à l’accès à des soins de santé de qualité dans la région. Il est crucial que les gouvernements continuent de donner la priorité à ces services de nutrition maternelle qui doivent en outre être pleinement intégrés aux soins de santé primaires afin d’atténuer les effets de la pandémie de COVID-19 sur les femmes et leurs enfants. Il est également nécessaire de collecter des données probantes sur l’efficacité des interventions de nutrition maternelle visant à prévenir le faible poids des nourrissons pour l’âge gestationnel et l’insuffisance pondérale à la naissance, ainsi que sur les approches conçues pour améliorer les soins apportés aux nourrissons nés trop petits dans les pays d’Asie du Sud.
Pour en savoir plus, veuillez contacter Zivai Murira à l’adresse zmurira@unicef.org
1 Pourcentage de femmes âgées de 20 à 24 ans ayant eu un enfant avant 18 ans. Données disponibles à l’adresse suivante : https://data.unicef.org/topic/child-health/adolescent-health/
2 Voir l’article de cette édition intitulé « La supplémentation en micronutriments multiples pendant la grossesse pourrait jouer un rôle pour la prévention de l’émaciation des enfants en Asie ».
3 Données issues d’enquêtes représentatives à l’échelle nationale : enquête nationale sur la nutrition en Afghanistan (2013) et enquête démographique et de santé d’Afghanistan (EDS) (2015) ; EDS du Bangladesh (2011 et 2014) et enquête sur l’insuffisance pondérale à la naissance au Bangladesh (2015) ; enquête « STEPS 2014 » de l’OMS au Bhoutan et enquête nationale sur la nutrition au Bhoutan (2015) ; enquête nationale sur la santé des familles en Inde (NFHS-4) (2016) ; DHS des Maldives (2016-2017) ; DHS du Népal (2016) ; DHS du Pakistan (2017-2018) et enquête nationale sur la nutrition au Pakistan (2018) ; et DHS du Sri Lanka (2016).
4 Données issues d’enquêtes représentatives à l’échelle nationale : EDS de l’Afghanistan (2015) ; EDS du Bangladesh (2014) ; EDS du Bangladesh (2017-2018) ; enquête nationale sur la nutrition au Bhoutan (2015) ; NFHS-4 en Inde (2016) ; EDS des Maldives (2016-2017) ; EDS du Népal (2016) ; EDS du Pakistan (2017-2018) ; EDS du Sri Lanka (2016).
5 Données issues d’enquêtes représentatives à l’échelle nationale : EDS de l’Afghanistan (2015) ; NFHS-4 en Inde (2016) ; EDS des Maldives (2016-2017) ; EDS du Népal (2016) ; EDS du Pakistan (2017-2018) ; EDS du Sri Lanka (2007).
Références
Aguayo V.M. et Menon P., rédacteurs (2016). « Stop Stunting in South Asia », numéro spécial. Maternal & Child Nutrition, vol. 12 (suppl. 1).
Bajracharya A., Psaki S.R. et Sadiq M. (2019). « Child Marriage, Adolescent Pregnancy and School Dropout in South Asia ». Rapport du Conseil de la population pour le bureau régional pour l’Asie du Sud de l’UNICEF, Katmandou, Népal.
Dhaded S.M., Hambidge K.M., Ali S.A., et al. (2020). « Preconception nutrition intervention improved birth length and reduced stunting and wasting in newborns in South Asia: The Women First Randomized Controlled Trial ». PLoS One, vol. 15, no 1 : e0218960.
Goudet S., Murira Z., Torlesse H., Hatchard J., et Busch-Hallen J. (2018). « Effectiveness of programme approaches to improve the coverage of maternal nutrition interventions in South Asia ». Maternal & Child Nutrition, vol. 14 (suppl. 4) : e12699.
Harding K. L., Aguayo V. M., et Webb P. (2018a). « Hidden hunger in South Asia: a review of recent trends and persistent challenges ». Public Health Nutrition, vol. 21, no 4, p. 785 à 795.
Harding K. L., Aguayo V. M., et Webb P. (2018b). « Factors associated with wasting among children under five years old in South Asia: Implications for action ». PLoS ONE, vol. 13, no 7 : e0198749. Disponible à l’adresse suivante : https://doi.org/10.1371/journal.pone.0198749
Harding K. L., Aguayo V. M., et Webb P. (2018c). « Birthweight and feeding practices are associated with child growth outcomes in South Asia ». Maternal & Child Nutrition, vol. 14 (suppl. 4) : e12650. Disponible à l’adresse suivante : https://doi.org/10.1111/mcn.12650
Hug L., Alexandar M., You D., et Alkema L. (2019). « National, regional, and global levels and trends in neonatal mortality between 1990 and 2017, with scenario-based projections to 2030: a systematic analysis ». Lancet Global Health, vol. 7, no 6, E710-E720.
Hurley K., Achadi E., Ajello C., et al. (2020). « La supplémentation en micronutriments multiples pendant la grossesse pourrait jouer un rôle pour la prévention de l’émaciation des enfants en Asie ». FEX63. https://www.ennonline.net/fex/63/preventionemaciationenfantsasie
Kim R., Mejía-Guevara I., Corsi D.J., Aguayo V.M. et Subramanian S.V. (2017). « Relative importance of 13 correlates of child stunting in South Asia: Insights from nationally representative data from Afghanistan, Bangladesh, India, Nepal, and Pakistan ». Social Science & Medicine, vol. 187, 144e154.
Kozuki N., Lee A.C., Silveira M.F., et al. pour le Groupe de travail sur les enfants petits pour l’âge gestationnel et nés prématurément du Groupe de référence pour l’épidémiologie de la santé de l’enfant (CHERG) (2013a). « The associations of parity and maternal age with small-for-gestational-age, preterm, and neonatal and infant mortality: a meta-analysis ». BMC Public Health, vol. 358 (suppl. 3), S2. doi : 10.1186/1471-2458-13-S3-S2 pmid:24564800.
Kozuki N., Lee A.C., Silveira M.F., et al. pour le Groupe de travail sur les enfants petits pour l’âge gestationnel et nés prématurément du CHERG. (2013b). « The associations of birth intervals with small-for-gestational-age, preterm, and neonatal and infant mortality: a meta-analysis ». BMC Public Health ; vol. 358 (suppl. 3), S3. doi :10.1186/1471-2458-13-S3-S3 pmid:24564484.
Kumar A., et Kaur S. (2017). « Calcium : A nutrient in pregnancy ». Journal of Obstetrics & Gynaecology, vol. 67, no 5, p. 313 à 318.
Lee A.C., Kozuki N., Cousens S., et al. pour le Groupe de travail sur les enfants petits pour l’âge gestationnel et nés prématurément du CHERG (2017). « Estimates of burden and consequences of infants born small for gestational age in low- and middle-income countries with INTERGROWTH-21st standard: analysis of CHERG datasets ». British Medical Journal, vol. 358, j3677. Disponible à l’adresse suivante : https://doi.org/10.1136/bmj.j3677
Lee A.C., Katz J., Blencowe H., et al. pour le Groupe de travail sur les enfants petits pour l’âge gestationnel et nés prématurément du CHERG (2013). « National and regional estimates of term and preterm babies born small for gestational age in 138 low-income and middle-income countries in 2010 ». Lancet Global Health, vol. 1, e26–36.
Loaiza E. et Liang M. (2013). « Adolescent pregnancy: A Review of the Evidence ». New York : Fonds des Nations unies pour la population.
Mahadevan U., Sethi V., Tiwari K. et de Wagt A. (2019). « Combining a mid-day meal, health service package and peer support in Karnataka State, India ». Nutrition Exchange South Asia. Maternal Nutrition, p. 22.
Mason J.B., Shrimpton R., Saldanha L.S., Ramakrishnan U., Victora C.G., Girard A.W., McFarland D.A. et Martorell R. (2014). « The first 500 days of life: policies to support maternal nutrition ». Global Health Action, vol. 7, 23623.
Mertens A., Benjamin-Chung J., et al., ki Child Growth Consortium (2020). « Causes and consequences of child growth failure in low- and middle-income countries ». medRxiv. Disponible à l’adresse suivante : https://doi.org/10.1101/2020.06.09.20127100
Mwangome M., Ngari M., Bwahere P., Kabore P., McGrath M., Kerac M. et al. (2019). « Anthropometry at birth and at age of routine vaccination to predict mortality in the first year of life: A birth cohort study in Bukina Faso ». PLoS ONE, vol. 14, no 3, e0213523. Disponible à l’adresse suivante : https://doi.org/10.1371/journal.pone.0213523
Rahman M.M., Abe S.K., Rahman M.S., Kanda M., Narita S., Bilano V., Ota E., Gilmour S. et Shibuya K. (2016). « Maternal anemia and risk of adverse birth and health outcomes in low- and middle-income countries: systematic review and meta-analysis ». The American journal of clinical nutrition, vol. 103, no 2, p. 495 à 504.
Richard S.A., McCormick B., Miller M.A., Caulfield L.E. et Checkley W. (2014). « Modeling environmental influences on child growth in the MAL-ED Cohort Study: Opportunities and challenges ». Clinical Infectious Diseases, vol. 59 (suppl. 4), S255–60.
Robinson J.S., Moore V.M., Owens J.A. et McMillen I.C. (2000). « Origins of fetal growth restriction ». European Journal of Obstetrics & Gynecology and Reproductive Biology, vol. 358, p. 13 à 19. doi : 10.1016/S0301-2115(00)00421-8, pmid : 10986429.
Schoenbuchner S.M., Dolan C., Mwangome M., Hall A., Richard S.A., Wells J.C., Khara T., Sonko B., Prentice A.M. et Moore S.E. (2019). « The relationship between wasting and stunting: a retrospective cohort analysis of longitudinal data in Gambian children from 1976 to 2016 ». American Journal of Clinical Nutrition, vol. 110, no 2, p. 498 à 507. Disponible à l’adresse suivante : https://doi.org/10.1093/ajcn/nqy326
Smith L.C., Ramakrishnan U., Ndiaye A., Haddad L.J. et Martorell R. (2003). « The importance of women’s status for child nutrition in developing countries ». Résumé de recherche 131. Washington : Institut international de recherche sur les politiques alimentaires.
Torlesse H., et Aguayo V.M. (2018). « Aiming higher for maternal and child nutrition in South Asia ». Maternal & Child Nutrition, vol. 14 (suppl. 4), e12839.
UNICEF et OMS (2019). « UNICEF-WHO Low birthweight estimates: Levels and Trends 2000–2015 ». Genève : Organisation mondiale de la Santé et UNICEF.
Groupe interorganisations pour l’estimation de la mortalité juvénile (2019). « Levels and Trends in Child Mortality: Report ». New York : UNICEF
UNICEF et OMS (2019). « UNICEF-WHO Low Birthweight Estimates: Levels and Trends 2000–2015 ». Genève : Organisation mondiale de la Santé.
UNICEF, OMS et Banque mondiale (2020). « Levels and Trends in Child malnutrition: Key Findings of the 2020 Edition of the Joint Child Malnutrition Estimates ». Genève : Organisation mondiale de la Santé.
UNICEF (2019). « Policy Environment and Programme Action on the Nutritional Care of Pregnant Women during Antenatal Care in South Asia ». Katmandou, Népal : bureau régional pour l’Asie du Sud de l’UNICEF.
OMS (2007). « Joint Statement by WHO, WFP, UNICEF on Preventing and Controlling Micronutrient Deficiencies in Populations Affected by an Emergency ». Genève : Organisation mondiale de la Santé.
OMS (2016). Recommandations de l’OMS concernant les soins prénatals pour que la grossesse soit une expérience positive. Genève : Organisation mondiale de la Santé.
OMS (2020). « WHO antenatal care recommendations for a positive pregnancy experience. Nutritional interventions update: Multiple micronutrient supplements during pregnancy ». Genève : Organisation mondiale de la Santé.
Figure 1 : État nutritionnel des femmes et insuffisance pondérale à la naissance en Asie du Sud3
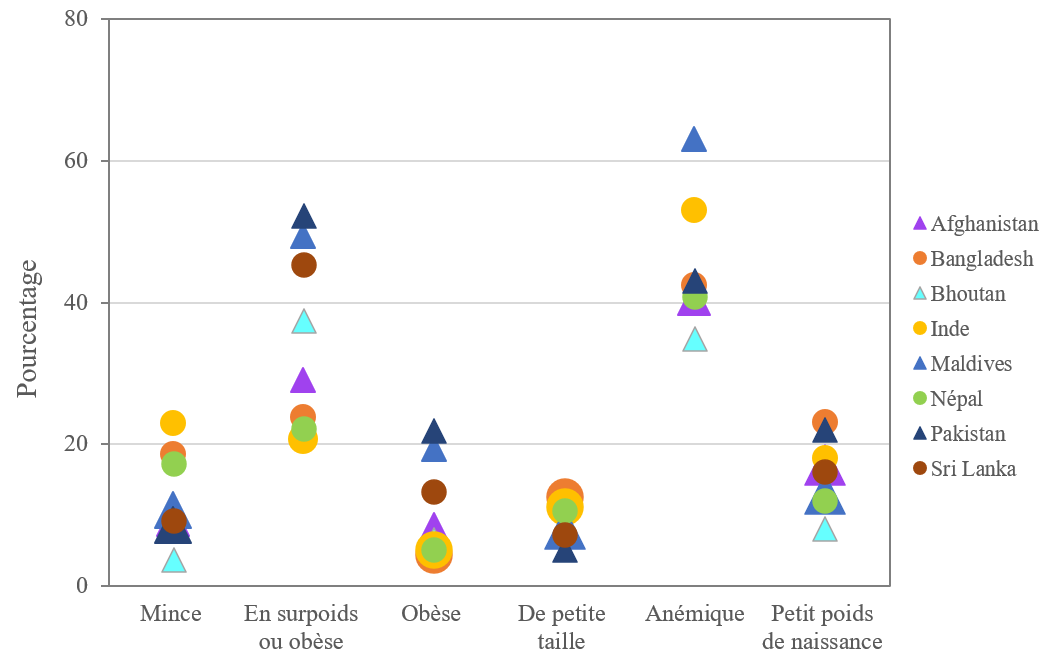
Figure 2 : Indicateurs liés à l’égalité des genres et à l’autonomisation des femmes ainsi qu’à leur utilisation des services en Asie du Sud4.
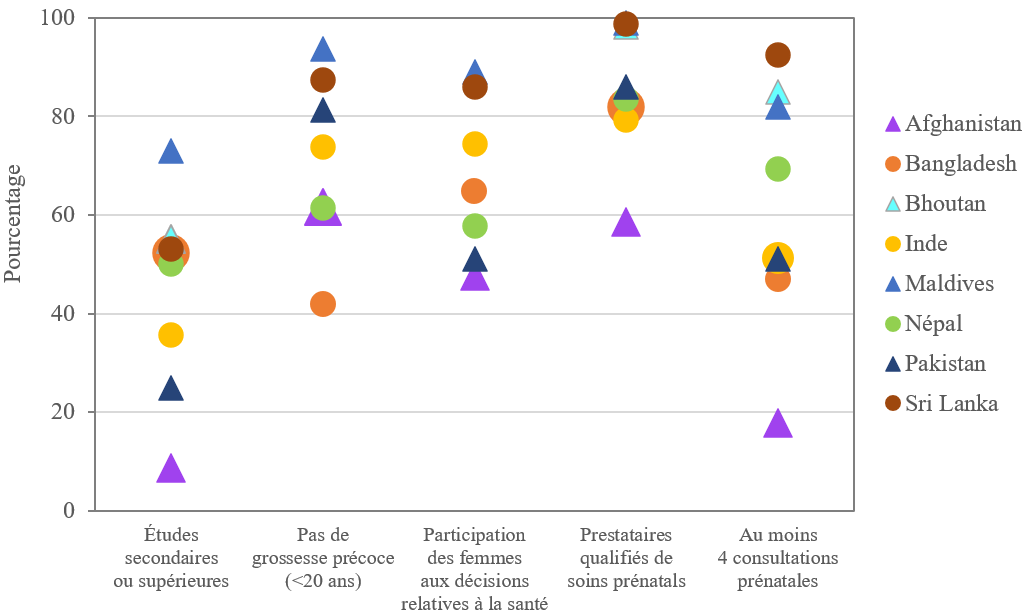
Figure 3 : Couverture de la population cible de femmes ayant effectué au moins quatre consultations prénatales et ayant reçu une supplémentation en fer pendant au moins 90 jours pendant leur grossesse dans les pays d’Asie du Sud5
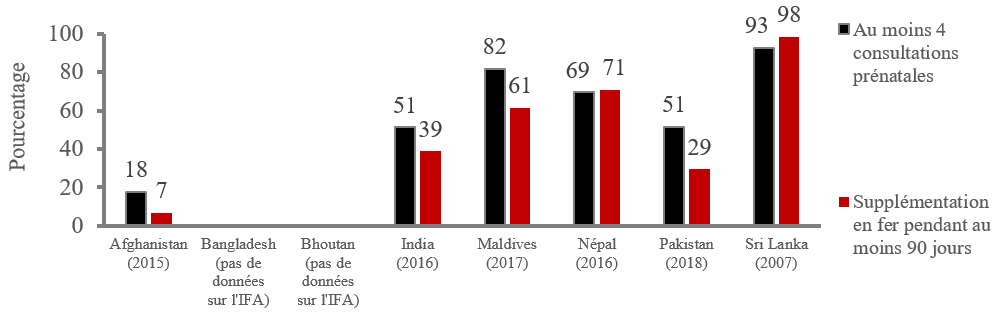
Tableau 1 : Synthèse des recommandations nutritionnelles de l’OMS concernant les soins prénatals (OMS 2016) et pays dotés de politiques ou de directives pour chacune de ces recommandations (UNICEF, 2019)
|
Catégorie |
Recommandation |
Pays dotés de politiques ou de directives |
|
Interventions alimentaires |
Des conseils en faveur d’une alimentation saine et du maintien d’une activité physique pendant la grossesse sont recommandés dans tous les cas pour les femmes enceintes afin qu’elles restent en bonne santé et n’enregistrent pas un gain de poids excessif. |
Tous hormis le Pakistan |
|
Dans les populations sous-alimentées, une éducation à la nutrition sur l’augmentation de l’apport énergétique et protéique quotidien est recommandée pour les femmes enceintes afin de réduire le risque d’un faible poids de l’enfant à la naissance. |
Tous hormis les Maldives et le Pakistan |
|
|
Dans les populations sous-alimentées, une supplémentation énergétique et protéique équilibrée est recommandée pour les femmes enceintes afin de réduire le risque de mortinaissance et de petit poids pour l’âge gestationnel chez les nouveau-nés. |
Tous hormis les Maldives et le Pakistan |
|
|
Suppléments de fer et d’acide folique |
Une supplémentation orale quotidienne en fer et en acide folique avec 30 à 60 mg de fer élémentaire et 400 μg (0,4 mg) d’acide folique est recommandée pour les femmes enceintes afin de prévenir l’anémie maternelle, l’infection puerpérale, l’insuffisance pondérale àla naissance et les naissances avant terme. |
Tous les pays |
|
Une supplémentation orale intermittente en fer et en acide folique, avec 120 mg de fer élémentaire et 2800 μg (2,8 mg) d’acide folique une fois par semaine, est recommandée pour les femmes enceintes en vue d’améliorer les issues maternelles et néonatales de la grossesse si la prise quotidienne de fer n’est pas acceptable en raison d’effets secondaires, et dans les populations où le taux de prévalence de l’anémie chez les femmes enceintes est inférieur à 20 %. |
Aucun pays |
|
|
Suppléments de calcium |
Dans les populations où la prise alimentaire de calcium est faible, une supplémentation quotidienne (1,5-2,0 g de calcium élémentaire par voie orale) est recommandée pour les femmes enceintes afin de réduire les risques de prééclampsie. |
Tous hormis les Maldives, le Pakistan et le Népal |
|
Suppléments de vitamine A |
Une supplémentation en vitamine A n’est recommandée pour les femmes enceintes que dans les zones où les carences en vitamine A sont un problème de santé publique sévère, dans le but de prévenir la cécité nocturne. |
Népal uniquement |
|
Restriction de la prise de caféine |
Chez les femmes enceintes dont la prise quotidienne de caféine est importante (plus de 300 mg par jour), une diminution de cette prise pendant la grossesse est recommandée pour réduire le risque d’arrêt de grossesse et d’insuffisance pondérale à la naissance. |
Afghanistan, Bhoutan, Maldives et Népal |
Encadré 1 : Caractéristiques communes à différents programmes qui se sont révélées efficaces pour améliorer la couverture des interventions de nutrition maternelle en Asie du Sud (Goudet et al., 2018).
- Utilisation d’évaluations formatives et d’enquêtes de satisfaction réalisées auprès des bénéficiaires pour orienter les stratégies et les interventions.
- Recours à des plateformes communautaires pour accroître l’accès des femmes aux services de santé.
- Implication des femmes enceintes et des membres de leur famille pour favoriser les changements de comportement.
- Mesures visant à renforcer les capacités, la supervision, le suivi et la motivation des prestataires de services de première ligne afin que les femmes bénéficient d’informations et de conseils de qualité.
- Accès gratuit aux suppléments de micronutriments.


