Le périmètre brachial de la mère reste-t-il un indicateur pertinent de la probabilité de complications à l’accouchement dans les contextes humanitaires ?
Sonia Kapil est une ancienne chercheuse diplômée de l’école de santé publique Rollins de l’université Emory.
Mija Ververs est associée senior au sein du Centre pour la santé humanitaire de l’école de santé publique Bloomberg de l’université John Hopkins.
Contexte
Ce que nous savons : En 2013, un examen complet des indicateurs anthropométriques concluait que le périmètre brachial (PB) de la mère était un indicateur fiable du risque ultérieur d’insuffisance pondérale à la naissance. Toutefois, les recommandations concernant les seuils de périmètre brachial (PB) permettant de prévoir les complications à la naissance pour le nouveau-né et la mère restent sujettes à controverse, différents seuils étant recommandés.
Ce que cet article nous apprend : Cette revue exploratoire analyse les données probantes postérieures à 2012 pour déterminer si des données plus récentes apportent des informations supplémentaires sur les seuils de PB permettant d’identifier de manière optimale les personnes à risque de complications. Les résultats indiquent qu’un PB < 23 cm chez la femme enceinte est un facteur prédictif permettant d’identifier les femmes enceintes qui présentent un risque de complications à l’accouchement, en particulier en ce qui concerne l’insuffisance pondérale à la naissance.
L’établissement d’une mesure anthropométrique adaptée assortie d’un seuil approprié en vue d’identifier les femmes enceintes atteintes de sous-nutrition dans les situations humanitaires peut contribuer à la mise en œuvre des interventions nécessaires pour éviter toute complication pour le nouveau-né et la mère. Le manuel Sphère ne contient actuellement aucune convention définissant la malnutrition aiguë de la mère en fonction d’un seuil optimal et propre au contexte (Sphere Association, 2018). Il s’agit d’une lacune majeure en matière de nutrition maternelle.
En 2013, l’organisation Médecins Sans Frontières Suisse a réalisé une revue approfondie (Ververs et al., 2013) des articles publiés entre janvier 1995 et septembre 2012 en vue d’identifier les indicateurs anthropométriques permettant d’identifier les femmes enceintes atteintes de malnutrition aiguë à risque de complications telles que la mortalité maternelle, l’insuffisance pondérale à la naissance, le retard de croissance intra-utérin (RCIU), la naissance prématurée, les nouveau-nés petits pour leur âge gestationnel (PAG) et le retard de croissance à la naissance.
La revue concluait que le périmètre brachial de la mère était un indicateur fiable du risque d’insuffisance pondérale à la naissance, et constituait même l’indicateur à utiliser en priorité, à préférer à l’indice de masse corporelle, au poids de la mère par rapport à l’âge gestationnel, au gain de poids de la mère et à la stature de la mère. Le périmètre brachial de la mère est fortement corrélé au poids du bébé à la naissance, facile à mesurer (en particulier dans les contextes humanitaires) et indépendant de l’âge gestationnel. Le seuil conservateur proposé pour déterminer de l’admission des femmes enceintes dans des programmes nutritionnels, le plus souvent des programmes d’alimentation supplémentaire, était un PB < 23 cm.
Cette revue exploratoire analyse les études publiées après septembre 2012. Elle se concentre sur la détermination du seuil de périmètre brachial permettant de prévoir le risque de complications pour le nouveau-né et la mère, afin d’établir s’il est préférable d’appliquer un seuil de PB < 23 cm ou < 21 cm comme le font certains programmes humanitaires de nutrition.
Méthodologie
Les données ont été extraites dans le cadre d’une recherche approfondie de la littérature effectuée principalement dans les bases de données électroniques PubMed et Embase sur les publications parues entre septembre 2012 et octobre 2022. D’autres études éligibles ont été identifiées après examen des bibliographies figurant dans les articles identifiés. Les recherches se sont concentrées sur les seuils de périmètre brachial permettant de déterminer le risque de complications pour le nouveau-né ou la mère (les résultats sont répertoriés dans le tableau 1). Les directives PRISMA ont facilité la préparation de ce protocole de recherche.
Les critères d’inclusion étaient les suivants : disponibilité du texte intégral, publication en anglais, examen par les pairs, et étude de l’anthropométrie maternelle chez l’adulte. Cette revue ne s’est pas limitée aux études menées dans des pays à revenu faible et intermédiaire ou dans des contextes de crises humanitaires prolongées.
Les études n’étant pas comparables entre elles et leurs analyses suivant des approches différentes, aucune méta-analyse n’a été réalisée. Les données ont été synthétisées sur la base des résultats de chaque étude individuelle, et les résultats quantitatifs ont été extraits et présentés dans des tableaux thématiques.
Les publications et études analysant les mêmes populations pour des résultats similaires (doublons) ont été exclues. Les résultats qui concernaient les jumeaux, les triplés, les adolescents, la toxicomanie, l’anémie, le tabagisme, la fécondation in vitro, les médicaments, les hormones, les maladies et l’obésité ont également été exclus. La qualité des études a été évaluée à l’aide d’une version adaptée de l’échelle d’évaluation de la qualité de Newcastle-Ottawa et de la liste de contrôle d’évaluation critique du Joanna Briggs Institute.
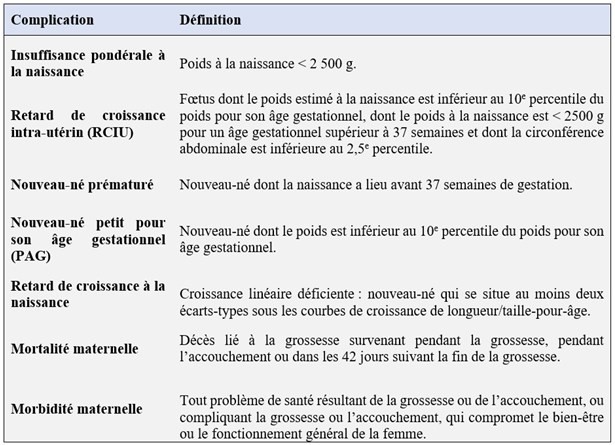
Tableau 1 : Définitions des indicateurs utilisés pour évaluer les complications
Résultats
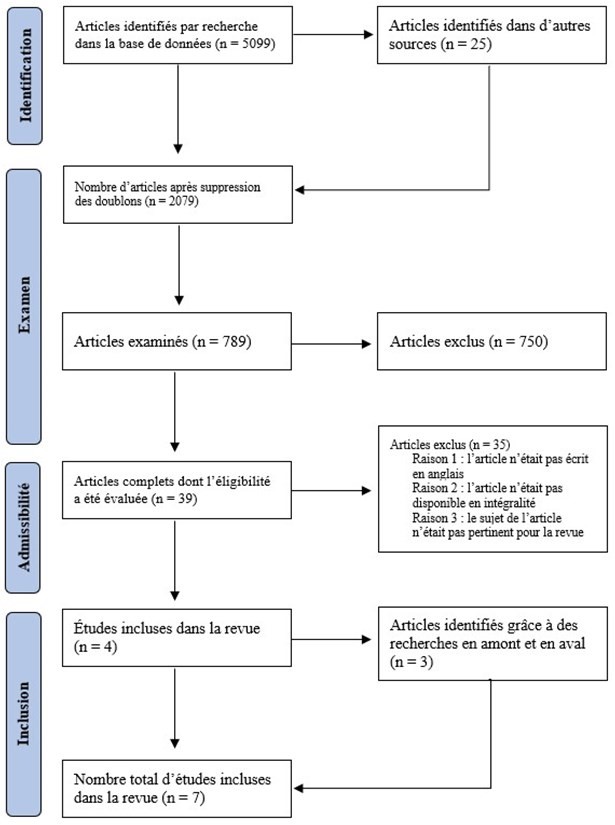
Un total de 5 099 articles a été initialement identifié. Après plusieurs phases de vérification, sept articles, dont la qualité a été qualifiée de « bonne » ou de « moyenne », ont été retenus (figure 1). Menées au Bangladesh, au Cambodge, en Éthiopie, au Kenya et en Inde, les études portaient sur des femmes accouchant à l’hôpital (trois études), ayant recours à des services prénatals (deux études) ou participant à des interventions nutritionnelles (deux études). Trois études étaient des études transversales, deux étaient des études de cohorte, une portait sur un essai contrôlé randomisé et la dernière était une étude cas-témoins sans appariement. Selon les évaluations de qualité adaptées en fonction du type d’étude, les études retenues ont été jugées bonnes ou passables. Aucune n’a été classée comme étant de mauvaise qualité.
Figure 1 : Organigramme relatif à l’identification et à l’inclusion des articles
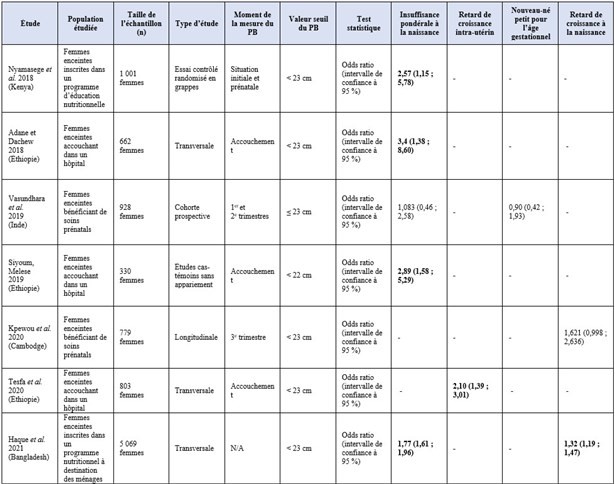
Les sept études (tableau 2) mettent en évidence les seuils de périmètre brachial de la mère et les complications à la naissance qui y sont associées, à savoir l’insuffisance pondérale à la naissance, le retard de croissance intra-utérin, les nouveau-nés petits pour leur âge gestationnel et le retard de croissance à la naissance. Les données concernant les complications touchant la mère ne sont pas suffisantes. Cinq études indiquent qu’un PB de la mère < 23 cm est fortement corrélé à au moins une de ces complications à la naissance. Une autre utilise un seuil de PB < 23 cm, et la dernière un seuil de PB < 22 cm. Aucun de ces seuils n’est associé à l’âge gestationnel.
Cinq études ont examiné les conséquences néfastes de l’insuffisance pondérale à la naissance et avancent des éléments suggérant qu’un PB < 23 cm est fortement corrélé à l’insuffisance pondérale à la naissance. Une étude s’est penchée sur les résultats à la naissance en cas de retard de croissance intra-utérin et a montré qu’un PB < 23 cm mesuré à l’accouchement était associé à celui-ci. Une autre étude s’est penchée sur les nouveau-nés petits pour leur âge gestationnel et n’a trouvé aucune corrélation significative avec un PB < 23 cm. Deux études se sont penchées sur le retard de croissance à la naissance et ont montré qu’un PB < 23 cm mesuré au cours du troisième trimestre était associé à un retard de croissance à la naissance, bien que ce résultat ne soit pas statistiquement significatif. Aucune étude ne s’est penchée sur des complications telles que la naissance prématurée, la morbidité maternelle et la mortalité maternelle.
Tableau 2 : Études postérieures à septembre 2012 utilisant le PB de la mère pour déterminer le risque de complications à l’accouchement
Les valeurs statistiquement significatives sont en gras (p < 0,05)
Discussion
Cette revue exploratoire s’intéresse à la littérature récente portant sur les seuils de périmètre brachial qui permettent d’identifier au mieux les femmes enceintes malnutries et présentant un risque de complications à l’accouchement. La plupart des études identifiées utilisent un seuil de PB < 23 cm pour identifier les femmes enceintes exposées aux complications suivantes à l’accouchement : nouveau-né petit pour son âge gestationnel ou présentant une insuffisance pondérale à la naissance ou un retard de croissance à la naissance, et retard de croissance intra-utérin. Les résultats concernant la morbidité et la mortalité maternelles étaient insuffisants.
Les études figurant dans le tableau 2 ont permis de déterminer que les seuils relatifs au périmètre brachial de la mère étaient indépendants de l’âge gestationnel, ce qui est particulièrement important dans les contextes humanitaires, car l’âge gestationnel de l’enfant est souvent inconnu dans ces contextes d’urgence.
Une étude transversale plus récente menée en Éthiopie a montré qu’un PB < 23 cm était fortement corrélé à des complications à la naissance (OR ajusté = 5,93, intervalle de confiance à 95 % : 3,49, 10,08) (Degno et al., 2021). Toutefois, cette étude n’a pas été incluse dans la présente revue exploratoire, car elle fait référence de manière générale à des « complications à la naissance » parmi les participants, plutôt que de préciser que le périmètre brachial est associé à des complications spécifiques.
L’étude menée en Inde (Vasundhara et al., 2019), qui se fonde sur un seuil de périmètre brachial de la mère < 23 cm, n’a mis en évidence aucune corrélation significative avec l’insuffisance pondérale à la naissance ou les nouveau-nés petits pour leur âge gestationnel. L’utilisation du symbole « inférieur ou égal » (<) n’est pas claire ici, car elle laisse le champ libre à diverses interprétations. Les mesures ayant été réalisées en centimètres plutôt qu’en millimètres, on ne peut déterminer si ce seuil inclut les valeurs comprises entre 23,1 cm et 23,9 cm ou 23,4 cm.
Le manuel Sphère recommande d’utiliser un seuil de PB < 21 cm pour identifier les femmes enceintes à risque dans les situations d’urgence. Il indique également qu’un PB < 23 cm est associé à un risque modéré parmi les femmes enceintes, bien que la notion de risque modéré ne soit pas définie (Association Sphère, 2018). Les résultats de cette revue ne corroborent pas cette recommandation, car il a été démontré qu’il existe un risque clair d’insuffisance pondérale à la naissance lorsque le périmètre brachial de la femme enceinte est inférieur à 23 cm, d’autres complications à la naissance n’étant pas à exclure. Ainsi, nous ne pensons pas que le seuil de PB < 21 cm soit pertinent pour identifier les femmes enceintes à risque dans les situations d’urgence.
Bien que l’étude publiée par Médecins Sans Frontières en 2013 et la présente revue exploratoire suggèrent d’utiliser un seuil de PB < 23 cm pour identifier les femmes enceintes à risque de complications à la naissance dans les contextes humanitaires, les informations dont nous disposons ne nous permettent pas de déterminer si le périmètre brachial peut aussi servir de facteur prédictif du bénéfice potentiel (meilleure croissance fœtale, par exemple) associé à une intervention nutritionnelle. Des informations supplémentaires sont nécessaires pour déterminer quelles interventions nutritionnelles fondées sur le périmètre brachial peuvent réduire suffisamment le risque de complications à la naissance.
Enfin, les études identifiées se concentrent sur le périmètre brachial et les complications qui touchent le fœtus ou le nourrisson. Il est indispensable de disposer de davantage d’informations sur les complications qui touchent la mère.
Limites
Les limites de la littérature actuelle incluent le manque de recherche sur les complications touchant la mère. En outre, les études identifiées ne se concentrent pas sur les urgences humanitaires ou les situations de conflit, bien que leurs conclusions soient applicables à de tels contextes. Troisièmement, seules sept études ont été prises en compte dans les résultats finaux. Les conclusions doivent donc être considérées avec prudence. Ces limites confirment la nécessité de mener davantage de recherches sur ce sujet important.
Parmi les autres limites de cette revue exploratoire, on peut citer : le biais potentiel dû au fait que l’évaluation de la qualité ne repose que sur une personne, le manque de comparabilité entre les études en raison des différences de tailles d’échantillon, de méthodologie et de contexte, ainsi que l’exclusion des études non disponibles en anglais et de la littérature grise non évaluée par des pairs, qui pourraient contenir des données importantes.
Recommandation
Il est recommandé dans le cadre de recherches futures, d’étudier la participation des femmes enceintes à des interventions nutritionnelles en établissant un seuil de PB < 23 cm pour réduire le risque de complications. Les études futures ne doivent pas se limiter aux complications pour l’enfant et devraient également inclure celles qui touchent la mère.
Conclusion
Les études actuellement disponibles permettent de conclure que le périmètre brachial de la mère constitue l’outil de mesure anthropométrique et d’évaluation rapide le plus pertinent pour identifier les femmes enceintes sévèrement malnutries qui pourraient avoir besoin d’une intervention nutritionnelle en vue de réduire le risque de complications à l’accouchement. Il est particulièrement pertinent dans les contextes où les ressources sont limitées, tels que les contextes de crises humanitaires prolongées et les situations d’urgence. Parmi les avantages de la mesure du périmètre brachial, on peut citer le peu de formation qu’elle exige et sa fiabilité pour l’évaluation de l’état nutritionnel. Jusqu’ici, aucun seuil absolu et universel n’a été fixé. Cette revue soutient néanmoins l’utilisation d’un seuil de périmètre brachial de la mère < 23 cm.
Pour plus d’informations, contactez Sonia Kapil à l’adresse suivante : soniackapil@gmail.com.
Note de l’éditeur
Un groupe de travail sur la nutrition maternelle créé au sein de l’Alliance technique du Cluster nutrition global mène actuellement des recherches sur l’importance d’élaborer des directives pour le traitement de la sous-nutrition maternelle dans les contextes humanitaires afin à la fois de réduire le risque de complications à la naissance et d’améliorer la situation des mères. Le groupe de travail utilise notamment les résultats de cette revue pour élaborer des orientations opérationnelles relatives à la nutrition maternelle dans les contextes humanitaires.
References
Adane T & Dachew BA (2018) Low birth weight and associated factors among singleton neonates born at Felege Hiwot referral hospital, North West Ethiopia. African Health Sciences, 18, 4, 1204–1213.
Degno S, Lencha B, Aman R et al. (2021) Adverse birth outcomes and associated factors among mothers who delivered in Bale zone hospitals, Oromia Region, Southeast Ethiopia. The Journal of International Medical Research, 49, 5.
Haque MA, Choudhury N, Farzana FD et al. (2021) Determinants of maternal low mid-upper arm circumference and its association with child nutritional status among poor and very poor households in rural Bangladesh. Maternal & Child Nutrition, 17, 4, e13217.
Kpewou DE, Poirot E, Berger J et al. (2020) Maternal mid-upper arm circumference during pregnancy and linear growth among Cambodian infants during the first months of life. Maternal & Child Nutrition, 16, S2, e12951.
Nyamasege CK, Kimani-Murage EW, Wanjohi M et al. (2019) Determinants of low birth weight in the context of maternal nutrition education in urban informal settlements, Kenya. Journal of Developmental Origins of Health and Disease, 10, 2, 237–245.
Siyoum M & Melese T (2019) Factors associated with low birth weight among babies born at Hawassa University Comprehensive Specialized Hospital, Hawassa, Ethiopia. Italian Journal of Pediatrics, 45, 1, 48.
Sphere Association (2018) The Sphere Handbook: Humanitarian Charter and Minimum Standards in Humanitarian Response (4th ed.). Geneva, Switzerland.
Tesfa D, Tadege M, Digssie A et al. (2020) Intrauterine growth restriction and its associated factors in South Gondar zone hospitals, Northwest Ethiopia. Archives of Public Health, 78, 89.
Vasundhara D, Hemalatha R, Sharma S et al. (2020) Maternal MUAC and fetal outcome in an Indian tertiary care hospital: A prospective observational study. Maternal & Child Nutrition, 16, 2, e12902.
Ververs MT, Antierens A, Sackl A et al. (2013) Which anthropometric indicators identify a pregnant woman as acutely malnourished and predict adverse birth outcomes in the humanitarian context? PLoS Currents, 5.